Datum: 1 mars 2010
Föreläsare: Överläkare Kenneth Palmér, Karolinska Institutet Stockholm
Plats: Nya landstingshuset, Centrallasarettet Västerås

Karolinska universitetssjukhuset, Stockholm
Till att börja med. Ett litet medicinhistoriskt perspektiv. På ECMO-centrum används en teknik som kallas Seldingerteknik. Sven Ivar Seldinger föddes 1921 i Mora, död 1998, var en svensk läkare (radiolog) och uppfinnare inom det angiografiska området. Seldinger var sannolikt en av Sveriges mest kända och största doktorer. 1952 utvecklade Seldinger en ny teknik för skonsammare undersökning av blodkärl. Han kom på hur en slang på ett lindrigt sätt kan föras in i en patient då kontrastvätska ska sprutas in. Han upptäckte att man kunde stoppa in en liten nål och dilatera kärlet. Detta upptäckte han samtidigt som han höll på med en angiografi vid Mora lasarett. Seldinger tjänstgjorde även en kort tid vid lasarettet i Köping.
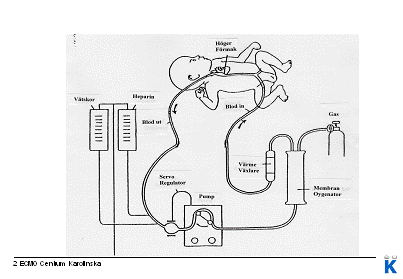
ECMO, Extracorporeal Membran Oxygenering, vilket betyder syresättning utanför kroppens organ via ett membran. Behandlingen görs med en ECMO-maskin, vilken är en modifierad hjärt/lungmaskin. Blodet pumpas genom en konstgjord lunga, en oxygenator, som syresätter blodet och tar bort koldioxid. Maskinen kan helt ta över lungornas och/eller hjärtats funktion under en längre tid för att ge organen möjlighet att vila och återhämta sig.

Ett litet nyfött barn håller på att dö, det är grått, det är kallt. Sedan kopplas ECMO-apparaten på och barnets blod tas ut utanför kroppen. När blodet återvänder blir barnet rosigt och varmt. Livet återvänder. Det känns som ett mirakel.
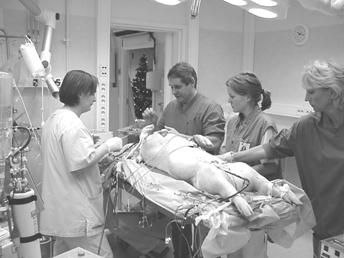
På Karolinska universitetssjukhuset i Stockholm finns ECMO-centrum. Här vårdas svårt lungsjuka patienter som hamnat i ett akut krisläge där all annan traditionell intensivvård och respiratorvård ej längre räcker till.
Ett sådant krisläge är när en patient ligger på en vanlig intensivvårdsbehandling och man märker att risken att patienten skall avlida är mer än 80 procent. Men trots svåra krislägen lever många före detta ECMO-patienter både i Sverige och många europeiska länder ett fullt normalt liv.
Vad man gör på Karolinska är att man köper tid åt patienten, tid som är livsviktig för att patientens hjärta och lungor skall få vila och återhämta sig. Patienten får en andra chans.
Helst bör patienten ha en reversibel lungsjukdom för att kunna återhämta sig och läka inom en rimlig behandlingstid. Förhoppningen är att patienten skall kunna återvända till ett normalt och värdigt liv.
De vanligaste diagnoserna för ECMO-vård när det gäller neonatal är Kongenialt diafragmabråck (CDH), Mekoniumaspiration (MAS), Respiratory distress syndrome (RDS), Pneumoni och Sepsis (t ex GBS-sepsis), Pulmonell arteriell hypertension (PAH). Beträffande pediatrisk och vuxen patient rör det sig ofta om Pneumoni, Sepsis och ARDS, Aspiration, Lungblödning, Lungkontusion och Trauma, Pneumocystisk carinii pneumoni (PCP), Drunkningstillbud, Rökskadade lungor, Akut lymfatisk leukemi (ALL), Akut myeloisk leukemi (AML).
En mycket intressant grupp är leukemipatienter. Karolinska sjukhuset var först med att börja behandla dessa patienter med mycket goda resultat både på ALL och AML-patienter. Det är en behandling som andra länder har tagit efter.
Under pågående ECMO-vård går det också bra att använda dialys och andra livsuppehållande blodreningsmaskiner om organen sviktar, t ex efter olika typer av förgiftningar eller i väntan på transplantation.
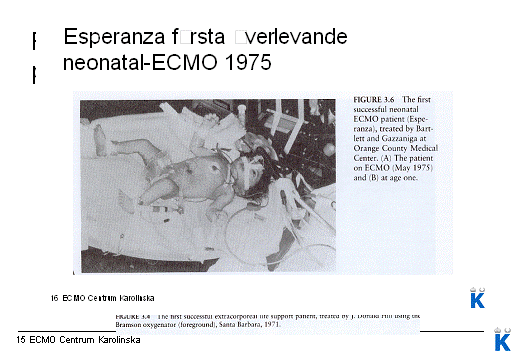
År 1953 kom den första hjärt/lungmaskinen. År 1972 behandlades den första ECMO-patienten och 1975 vårdades den första neonatalpatienten på ECMO.
Vid konferenser som hålls vart tionde år kommer patienten Esperanza på besök. Hon flygs in från Kalifornien. Patienten är idag, år 2010, 35 år gammal.
Alla registrerade ECMO-centra rapporterar sina patienter till ELSO (Extracorporeal Life Support Organization), som är en databas där man registrerar diagnoser, behandlingsresultat och ev tekniska komplikationer som kan uppstå. Kvartalsvisa resultat gör att man kan hålla god internationell standard på ECMO-vård vid Karolinska sjukhuset. Det bidrar till att kunna jämföra resultaten internationellt sett och överlevnadsprocenten på Karolinska sjukhusets ECMO-avdelning är 70%, vilket är mycket högt, något man är mycket stolt över. I registret ingår idag ca 40 000 patienter.
Den höga överlevnadsprocenten har flera orsaker. Det satsas mycket på utbildning av personal, vilket bidrar till att minska haverier med ECMO-maskinerna. Patienterna behandlas i vaket tillstånd, något som är unikt internationellt sett. I andra länder vill man ha patienterna nedsövda. Fördelen med en vaken patient är att man kan kommunicera med patienten. Patienten kan använda sina andningsmuskler på ett bra sätt och hjärta och blodtryck påverkas inte av sömnmedel som man annars måste ge.
Kenneth Palmér, verksamhetschef, och Björn Frenckner, professor i barnkirurgi, var två av de ledande pionjärerna då ECMO introducerades i Sverige för mer än 20 år sedan. I slutet av 1970-talet när Palmér började med barnintensivvård, neonatal intensivvård, kändes det mycket frustrerande att se de barn där respiratorbehandling inte räckte till. Ofta visste man att det handlade om tid. Kunde man få ytterligare 4-5 dagar till visste man att barnet skulle överleva.
År 1979 upphörde nästan vuxen ECMO men barnECMO fortsatte. Sju år senare, 1986, ”dyker” en italiensk läkare upp vid namn Gattioni. Han tjänstgjorde i Milano, där rallyföraren Ronnie Pettersson behandlades för chocklunga efter bilolyckan. Chocklunga är en sjundedel trauma och sex sjundedelar sepsis.
Gattioni redovisade en studie med 43 patienter och 50% överlevnad. Detta var en sensation vad gällde intensivvård. Detta bidrog till att man åter började med vuxen ECMO.. Mellan 1987-1993 behandlades 26 patienter men överlevnaden var endast 33%, vilket ansågs för lite för att fortsätta verksamheten.
Våren 1984 läste professor Björn Frenckner en artikel om ECMO. År 1985 träffades Frenckner och Palmér och pratade ihop sig. Båda blev mycket intresserade, läste och funderade en hel del. Så småningom lyckades de få till några djurförsök.
De kunde skrapa ihop pengar till att köpa en gris, hyra en pump, fick begagnade slangar och en gammal oxygenator. Blod var ett problem. Man hade inte råd att köpa två grisar. Utgånget blod erhölls från blodcentralen. Allting byggde på nästan ingen budget alls. Så småningom fick de lite bidrag och kunde göra ytterligare några djurförsök, bland annat två hundar. .
Därefter åkte Palmér och Frenckner till Washington. ECMO utvecklades i USA i början av 1970-talet av ett läkarteam, lett av dr Robert Bartlett, idag känd som fader ECMO.
De ville gärna se en patient innan de skulle börja med patienter hemma i Sverige. De stannade i elva dagar för att se hur behandlingen gick till. Därefter kände de sig mogna för att börja behandling med patienter i Sverige.

I mars 1985 blev en pojke med diafragmabråck deras första patient, Pojken opererades, blev sämre 4-5.e dagen efter operationen. Man beslöt att pojken skulle läggas i ECMO. Pojken hade hjärtstillestånd när de började kanylera honom. Så snart man hade lyckats få in kanylen och kopplat på slangarna kunde man se hur pojken efter endast några sekunder började bli rosenröd. Det kändes som att ”skjuta liv” in i barnet. Detta var det bästa som kunde hända för ECMO:s framtid i Sverige. Man visste att kritikerna skulle kunna säga att tack vare ECMO överlevde patienten, men om barnet hade dött skulle de ha kunnat säga att ECMO var dödaren. Pojken var tekniskt sett död när ECMO-behandling påbörjades och som levde när vi gav ECMO, vilket naturligtvis drog undan mattan för våra kritiker.
År 1988 började man behandla pediatriska patienter. År 1995 vårdades den första vuxna patienten. Man hade behandlat ett flertal patienter på thoraxkliniker ute i landet mellan 1987-1993. De pediatriska patienter som behandlades på KS var i åldrarna 10-15 år. År 1995 kom en patient som var 20 år gammal. Man beslöt att ändå behandla honom. Idag finns ingen fast åldersgräns. Det är en dyr och insatskrävande behandling. En patient var 76 år. Man måste se till den biologiska åldern.
År 1996 började man med transport-ECMO, vilket var extremt svårt att genomföra. Patienter i behov av ECMO skall vara så svårt sjuka att de riskerar att avlida inom 24 timmar på en traditionell intensivvårdsavdelning med all behandling insatt.
År 1998 flyttades verksamheten till Karolinska universitetssjukhuset från St Görans sjukhus. År 1999 startade ECMO-centrum- År 2005 egen intesivavdelning och år 2007 Center of excellence. I år, 2010, utökas verksamheten med sex platser.
Det är stor skillnad på verksamheten 1988 och idag 2010. I början arbetade endast ett fåtal vårdpersonal och mycket av arbetet skedde på fritid. Det rörde sig om en ny behandlingsmetod. Den fanns inte i Europa. Karolinska sjukhuset var en av de första sjukhusen i Europa som startade den här behandlingen. Det handlade mycket om att övertyga, att det var bra för patienterna. Som pionjär sker mycket arbete av egen fri vilja. Allteftersom har ECMO-behandling blivit en mer traditionell verksamhet, en intensivvårdsavdelning som behandlar dessa patienter med behov av ECMO..
Utvecklingen har gått framåt. År 1999 redovisades 200 ECMO-dygn och tio år senare är antalet ca 1000, det vill säga en femdubbling.
På ECMO-centrum vårdades totalt 13 patienter med H1N1, den s k svininfluensan. Alla tretton klarade sig. Det är ett sent dödsfall på en av dem., som skedde på ett annat sjukhus.
Kännetecknande för arbetet med ECMO-behandling är att alla ingående yrkeskategorier jobbar på helt lika villkor. Alla skall kunna varandras arbete för att kunna hjälpa varandra om något händer. Ambitionen är att alla skall vara lika och därigenom har man fått en fantastisk gruppkänsla. Personalens utbildning sker enligt riktlinjer från ENSO, men mycket sker också på egna erfarenheter, specialkunskaper som utvecklas på arbetet. Målet är att all personal som arbetar kliniskt skall pumpträna en halv dag var femte vecka. Vid dessa pumpträningstillfällen läggs mycket tid på att träna akuta situationer. Detta görs därför att en patient som är helt ECMO-beroende, helt utan egen lungfunktion, inte överlever många sekunders pumpstopp.
ECMO-centrum är inte enbart känt för sin framgångsrika vård. Här finns ett unikt utarbetat beredskapssystem, där ECMO-team alltid finns i beredskap för att med en halvtimmas varsel kunna inställa sig för akut ECMO-transport.
I ECMO:s transportförråd finns allting som behövs för att transportera en patient med en hjärt/lungmaskin. Batteri, kopplat till hjärt/lungmaskin, kirurgväska, väskor i olika storlekar beroende på om det rör sig om vuxen, barn, spädbarn, respirator, övervakningsmonitor för blodtryck, hjärtfrekvens och syresättning, slemsug, el- och gaskontakter beroende vilket land det gäller, en låda till personalen med tilltugg när blodsockret börjar bli lågt.
Patienter hämtas från Sverige, Norden, Island, Tyskland, Storbritannien och ofta Irland. Patienten kopplas till ECMO-maskinen redan på plats och kan sedan transporteras med flyg, helikopter och ambulans till ECMO-centrum i Stockholm. Sedan 1995 har över 200 transporter utförts med ECMO-maskinen påkopplad, med vilket Sverige är störst i världen.
Det är inte alltid .ECMO-transporterna går till ECMO-centrum i Stockholm. Patienter nekas aldrig vård i Stockholm men på grund av platsbrist måste plats ordnas på något annat ECMO-centrum. Man ringer runt till olika ECMO-centra i Europa och hjälper till att transportera patienten. Det rör sig om ca 50 transporter per år.
Varje patient innebär för personalen en nära och ibland långvarig kontakt med anhöriga. En anhörig kan vara allt ifrån en nybliven förälder, syskon, stora och små barn, en partner eller en nära och kär vän. När de kommer till ECMO-avdelningen befinner de sig ofta i djup chock, eftersom deras anhörige är mycket svårt sjuk. Då är det viktigt att kunna informera kontinuerligt under vårdtiden. Boende på sjukhuset eller ett närliggande hotell ordnas, så att anhöriga finns till hands dygnet runt om det skulle behövas. Det anses viktigt eftersom anhöriga kan vara delaktiga i patientens mycket speciella vardag på ECMO.
Personalens arbetsuppgifter på ECMO handlar mycket om att möta den enskilde patienten och dens anhöriga och värna om integriteten. Det är en av de högsta prioriteringarna. Patient som vårdas på ECMO-avdelningen är svårt sjuk och ibland går det inte helt bra och patienten avlider. Då är det viktigt att kunna ge anhöriga tid, stöd och rum för att de skall få ett fint avslut på en sådan svår sjukdomstid de haft med sin anhörig. De får också hjälp med kontakt med kurator, psykolog, hjälp med barn osv. Anhörig uppmuntras också att ringa tillbaka till kliniken för frågor och funderingar. Många gör det, vilket troligen beror på att personalen får en mycket nära kontakt med anhöriga under patientens vårdtid.
Under de 22 år som Kenneth Palmér arbetat med ECMO säger han att det naturligtvis varit mycket arbete men också en fantastisk resa. Några mycket entusiastiska läkare startade verksamheten. Nya människor har kommit in hela tiden och som växer in i verksamheten. Man lyckas hålla en god kultur att vårda patienter hela tiden. Även om arbetet ibland är tröttande är det en otrolig upplevelse och förmån att få vara med i processen. Att kunna ge en patient en andra chans i livet.
På ECMO-centrum finns högteknologisk utrustning. Men det viktigaste av allt är att inte skada patienten. Om man ser till att inte skada patienten kommer han att överleva helt av sig själv. Det är inte personal som gör patienten frisk, den ser bara till att patienten lever under tiden han lagar sig själv.
Don’t hurt the patient. Be patient, it’s a matter of time.